Policy Course on Health System Transformation: Private Sector Engagement for Primary Care Led Integrated Health Care
28 November 2024
Ringkasan Hari ke 2 dan 3
 Pada hari keempat kursus kebijakan yang berlangsung pada 26 November 2024, Shita Dewi, selaku Peneliti dari Pusat Kebijakan dan Manajemen Kesehatan, Fakultas Kedokteran, Kesehatan Masyarakat dan Keperawatan Universitas Gadjah Mada, membuka sesi dengan memberikan ulasan dari pertemuan sebelumnya. Shita mengajak para peserta untuk berdiskusi lebih lanjut tentang topik yang telah dibahas sebelumnya dan menyoroti poin-poin penting yang disampaikan para narasumber.
Pada hari keempat kursus kebijakan yang berlangsung pada 26 November 2024, Shita Dewi, selaku Peneliti dari Pusat Kebijakan dan Manajemen Kesehatan, Fakultas Kedokteran, Kesehatan Masyarakat dan Keperawatan Universitas Gadjah Mada, membuka sesi dengan memberikan ulasan dari pertemuan sebelumnya. Shita mengajak para peserta untuk berdiskusi lebih lanjut tentang topik yang telah dibahas sebelumnya dan menyoroti poin-poin penting yang disampaikan para narasumber.
Sistem Kontrak dalam Pelayanan Primer
 Pembicara selanjutnya adalah Prof. Laksono Trisnantoro, Direktur ANHSS dan Profesor Kebijakan serta Manajemen Kesehatan dari Departemen Kebijakan dan Manajemen Kesehatan, Fakultas Kedokteran, Kesehatan Masyarakat, dan Keperawatan, Universitas Gadjah Mada, Indonesia yang menyampaikan sistem kontrak dalam pelayanan primer. Kerja sama antara sektor publik dan swasta dalam layanan kesehatan menjadi strategi penting untuk memperluas akses dan meningkatkan mutu pelayanan kesehatan.
Pembicara selanjutnya adalah Prof. Laksono Trisnantoro, Direktur ANHSS dan Profesor Kebijakan serta Manajemen Kesehatan dari Departemen Kebijakan dan Manajemen Kesehatan, Fakultas Kedokteran, Kesehatan Masyarakat, dan Keperawatan, Universitas Gadjah Mada, Indonesia yang menyampaikan sistem kontrak dalam pelayanan primer. Kerja sama antara sektor publik dan swasta dalam layanan kesehatan menjadi strategi penting untuk memperluas akses dan meningkatkan mutu pelayanan kesehatan.
Melalui kontrak formal, pemerintah dapat mengatur hubungan dengan penyedia layanan kesehatan swasta, termasuk mengatur cakupan, kualitas, dan kuantitas layanan yang diberikan. Kontrak ini juga menciptakan akuntabilitas melalui mekanisme penghargaan dan penalti, memungkinkan sektor swasta berkontribusi secara signifikan dalam mengisi kekurangan layanan kesehatan, terutama di wilayah yang kurang terlayani. Pendekatan ini mendukung tercapainya cakupan kesehatan universal (UHC), memastikan seluruh masyarakat memiliki akses ke layanan kesehatan tanpa beban finansial yang berat.
Kerja sama ini mendorong efisiensi melalui inovasi pembiayaan, seperti kontrak berbasis kinerja yang menghubungkan pembayaran dengan pencapaian target tertentu. Namun, pelaksanaannya menghadapi tantangan seperti dukungan politik yang terbatas, kendala manajerial di sektor swasta, dan kesulitan dalam menetapkan harga layanan yang tepat. Untuk mengatasinya, pemerintah perlu memperkuat kemampuan dalam menyusun dan mengawasi kontrak, serta membangun kepercayaan dengan mitra swasta. Dengan pengelolaan yang baik, kemitraan ini dapat menjadi solusi jangka panjang dalam memperbaiki sistem kesehatan masyarakat secara menyeluruh.
Sistem Kontrak dalam Pelayanan Primer: Studi Kasus Hong Kong
 Selanjutnya, pemateri kedua yaitu Research Assistant Professor Kailu Wang dari The Chinese University, Hong Kong yang menyampaikan sistem kontrak dalam pelayanan primer di Hong Kong. Sistem kesehatan Hong Kong merupakan kombinasi sektor publik dan swasta yang berfungsi saling melengkapi. Layanan publik, yang diawasi oleh Biro Kesehatan dan Otoritas Rumah Sakit, menyediakan perawatan primer seperti klinik rawat jalan, klinik spesialis, dan pusat kesehatan ibu serta anak, terutama untuk kelompok rentan seperti lansia, masyarakat berpenghasilan rendah, dan pasien dengan penyakit kronis.
Selanjutnya, pemateri kedua yaitu Research Assistant Professor Kailu Wang dari The Chinese University, Hong Kong yang menyampaikan sistem kontrak dalam pelayanan primer di Hong Kong. Sistem kesehatan Hong Kong merupakan kombinasi sektor publik dan swasta yang berfungsi saling melengkapi. Layanan publik, yang diawasi oleh Biro Kesehatan dan Otoritas Rumah Sakit, menyediakan perawatan primer seperti klinik rawat jalan, klinik spesialis, dan pusat kesehatan ibu serta anak, terutama untuk kelompok rentan seperti lansia, masyarakat berpenghasilan rendah, dan pasien dengan penyakit kronis.
Sementara itu, sektor swasta melayani kasus ringan hingga penyakit kronis sederhana serta mereka yang membutuhkan akses cepat atau layanan khusus. Sebagian penyedia layanan swasta juga berpartisipasi dalam program yang didanai pemerintah. Namun, pada 2019-2020, sebagian besar pendanaan kesehatan primer berasal dari sumber swasta, sementara dana publik lebih banyak dialokasikan untuk kesehatan sekunder dan tersier, menunjukkan rendahnya investasi publik di sektor kesehatan primer.
Berbagai tantangan dihadapi sistem kesehatan primer Hong Kong, seperti minimnya investasi publik di bidang perawatan primer dan preventif, segmentasi antara sektor publik dan swasta, serta ketidakefektifan peran dokter umum swasta sebagai penjaga gerbang perawatan. Masalah ini menyebabkan waktu tunggu panjang untuk layanan spesialis dan membebani sektor publik. Selain itu, rendahnya penggunaan sumber perawatan reguler berakibat pada kurangnya kontinuitas layanan kesehatan. Untuk mengatasi hal ini, Program Perawatan Bersama Penyakit Kronis (CDCC) diluncurkan pada 2023. Program ini dirancang untuk individu berusia 45 tahun ke atas tanpa riwayat diabetes atau hipertensi, dengan dua tahap utama: skrining dan pengobatan. Peserta membayar biaya konsultasi bersama, dan jika terdiagnosis, mereka diarahkan ke layanan tindak lanjut yang mencakup berbagai spesialisasi untuk memastikan perawatan yang komprehensif.
Implementasi, Pemantauan, dan Evaluasi
 Pemateri selanjutnya adalah Professor Eng-Kiong Yeoh yang memaparkan terkait implementasi, monitoring dan evaluasi di Hong Kong. Program “Voucher Pelayanan Kesehatan Lansia” pertama kali diperkenalkan pada 1 Januari 2009 dengan skema percontohan yang memberikan lima voucher senilai HK$50 setiap tahun kepada lansia berusia 70 tahun ke atas. Program ini bertujuan melengkapi layanan kesehatan publik dengan memberikan insentif finansial agar lansia dapat memilih layanan kesehatan swasta sesuai kebutuhan mereka, termasuk perawatan preventif.
Pemateri selanjutnya adalah Professor Eng-Kiong Yeoh yang memaparkan terkait implementasi, monitoring dan evaluasi di Hong Kong. Program “Voucher Pelayanan Kesehatan Lansia” pertama kali diperkenalkan pada 1 Januari 2009 dengan skema percontohan yang memberikan lima voucher senilai HK$50 setiap tahun kepada lansia berusia 70 tahun ke atas. Program ini bertujuan melengkapi layanan kesehatan publik dengan memberikan insentif finansial agar lansia dapat memilih layanan kesehatan swasta sesuai kebutuhan mereka, termasuk perawatan preventif.
Selain itu, program ini mendorong lansia untuk membangun hubungan jangka panjang dengan dokter keluarga di sektor swasta. Sejak diluncurkan, program ini mengalami beberapa perubahan, termasuk penurunan usia kelayakan menjadi 65 tahun pada 2017 dan peningkatan nilai voucher tahunan hingga HK$2.500 pada 2023. Voucher yang tidak terpakai dapat diakumulasi hingga batas tertentu, dan cakupan layanan yang dapat diakses juga diperluas, mencakup layanan dari optometrist, audiologis, ahli gizi, psikolog, serta peralatan medis seperti alat bantu dengar.
Mekanisme program melibatkan beberapa langkah, mulai dari lansia memilih penyedia layanan terdaftar hingga pengurangan saldo voucher melalui sistem eHealth setelah mendapatkan persetujuan pengguna. Data layanan yang diberikan juga dicatat untuk keperluan pelaporan. Selain itu, program ini dinilai melalui evaluasi sosial-ekonomi, teknis, dan yudisial untuk mengukur dampak serta kesesuaian kebijakan dengan standar hukum. Dalam penelitian implementasi, kerangka kerja seperti CFIR digunakan untuk mengidentifikasi faktor keberhasilan implementasi, sedangkan kerangka ERIC menawarkan strategi untuk mengatasi hambatan. Hasil implementasi dievaluasi berdasarkan kerangka Proctor, yang mencakup penerimaan, efektivitas, dan dampak kesehatan seperti kualitas hidup dan status kesehatan peserta.
Kemudian, Yeoh menyatakan jika secara struktural, keberhasilan implementasi program bergantung pada tiga aspek utama. Infrastruktur fisik memastikan fasilitas kesehatan yang memadai dan tata letak yang mendukung efisiensi operasional. Infrastruktur teknologi informasi, seperti sistem rekam medis elektronik, membantu koordinasi kerja dan pengambilan keputusan. Infrastruktur kerja meliputi pembagian tugas dan struktur organisasi yang jelas. Selain itu, koneksi relasional seperti hubungan formal-informal serta jaringan kerja internal dan eksternal turut berperan penting dalam meningkatkan kinerja dan efektivitas program secara keseluruhan.
Diskusi mengenai Tantangan dan Isu dalam Sistem Layanan Kesehatan Terpadu yang Digerakkan oleh Layanan Kesehatan Primer dan Keterlibatan Sektor Swasta dalam Konteks Negara
 Setelah istirahat, kegiatan dilanjutkan dengan pemaparan hasil diskusi dari para peserta yang telah dibagi menjadi kelompok berdasarkan negara. Masing-masing kelompok menampilkan paparan mengenai tantangan dalam integrasi pelayanan kesehatan.
Setelah istirahat, kegiatan dilanjutkan dengan pemaparan hasil diskusi dari para peserta yang telah dibagi menjadi kelompok berdasarkan negara. Masing-masing kelompok menampilkan paparan mengenai tantangan dalam integrasi pelayanan kesehatan.
Kelompok pertama yaitu Malaysia yang menjelaskan jika sektor swasta memiliki peran penting dalam sistem kesehatan Malaysia. Sektor swasta mengoperasikan 62% dari fasilitas perawatan primer melalui klinik dokter umum swasta, menyediakan 35% dari tempat tidur rumah sakit nasional, dan menangani sekitar 45% dari kunjungan rawat jalan.
Selain itu, sektor swasta juga bermitra dengan pemerintah dalam berbagai bidang, seperti perawatan medis untuk pegawai negeri, outsourcing layanan non-klinis, berbagi peralatan medis khusus, dan program pelatihan bersama untuk tenaga kesehatan. Keterlibatan sektor swasta dalam sistem kesehatan terintegrasi memiliki dampak positif dan negatif.
Dampak positifnya meliputi peningkatan aksesibilitas layanan kesehatan, pengurangan beban sektor publik, peningkatan inovasi teknologi, dan peningkatan kualitas layanan melalui persaingan. Namun, keterlibatan sektor swasta juga menimbulkan tantangan seperti disparitas biaya antar sektor, fragmentasi informasi kesehatan, variasi standar kualitas, dan distribusi layanan yang tidak merata.
Untuk meningkatkan integrasi sektor swasta dalam sistem kesehatan, diperlukan reformasi kebijakan, termasuk penyelarasan regulasi, standarisasi harga, dan transparansi biaya layanan. Pengembangan sistem terintegrasi melalui platform berbagi data juga penting untuk memastikan kontinuitas perawatan. Insentif terarah, seperti insentif finansial dan kebijakan pendukung, dapat mendorong fasilitas swasta menjangkau daerah terpencil, serta memperluas kemitraan sektor publik-swasta melalui program seperti PEKA B40 dan Skim Perubatan MADANI.
Kelompok kedua adalah Thailand. Sistem asuransi kesehatan di Thailand terdiri dari beberapa skema utama, seperti CSMBS untuk pegawai negeri, SSS untuk pekerja formal di sektor swasta, dan UCS yang mencakup sebagian besar penduduk Thailand. Pengelolaan skema ini berada di bawah National Health Security Office (NHSO) dengan pendanaan berasal dari anggaran primer, anggaran ekstra, dan pendanaan lokal.
Anggaran primer mencakup capitation untuk layanan kesehatan universal (UC) dan non-capitation untuk kebutuhan kesehatan lainnya. Dana tersebut dialokasikan kepada berbagai penyedia layanan, termasuk rumah sakit, klinik, apotek, dan fasilitas kesehatan tradisional, untuk mendukung berbagai jenis layanan, mulai dari perawatan primer hingga perawatan paliatif. Sistem pendanaan yang kompleks ini bertujuan memastikan aksesibilitas dan kualitas layanan kesehatan bagi masyarakat.
Meskipun sistem ini mencakup banyak aspek, terdapat sejumlah tantangan utama seperti waktu persetujuan yang lama, keterbatasan lokasi layanan, dan ketidakseimbangan beban kerja penyedia. Implementasi layanan terintegrasi juga dapat memicu kendala seperti perubahan proses pembayaran dan kehilangan data pasien. Untuk mengatasi hal ini, diperlukan strategi komprehensif guna memastikan keberhasilan layanan kesehatan terintegrasi. Di sisi lain, sektor swasta memainkan peran penting dengan menyediakan layanan darurat, promosi kesehatan, inovasi, dan berbagai layanan khusus seperti laboratorium, farmasi, dan fisioterapi. Keterlibatan sektor swasta ini tidak hanya meningkatkan aksesibilitas dan kualitas layanan, tetapi juga mendukung pertumbuhan ekonomi negara.
 Kelompok ketiga adalah Indonesia. Indonesia terbagi menjadi 4 kelompok yang memaparkan topik yang berbeda-beda. Kelompok pertama memaparkan terkait hipertensi. Meskipun sektor swasta memiliki potensi besar dalam mendukung manajemen hipertensi, keterlibatannya dalam layanan kesehatan primer saat ini masih terbatas. Beberapa hambatan yang menghalangi kolaborasi yang efektif antara sektor publik dan swasta meliputi kurangnya strategi keterlibatan yang terstruktur, regulasi yang ketat, dan kendala finansial.
Kelompok ketiga adalah Indonesia. Indonesia terbagi menjadi 4 kelompok yang memaparkan topik yang berbeda-beda. Kelompok pertama memaparkan terkait hipertensi. Meskipun sektor swasta memiliki potensi besar dalam mendukung manajemen hipertensi, keterlibatannya dalam layanan kesehatan primer saat ini masih terbatas. Beberapa hambatan yang menghalangi kolaborasi yang efektif antara sektor publik dan swasta meliputi kurangnya strategi keterlibatan yang terstruktur, regulasi yang ketat, dan kendala finansial.
Untuk mendorong peran sektor swasta, diperlukan langkah-langkah strategis seperti meningkatkan program skrining hipertensi di fasilitas kesehatan swasta, memperluas penggunaan aplikasi ASIK di kalangan penyedia layanan kesehatan swasta, menjamin ketersediaan obat-obatan dan peralatan yang dibutuhkan, serta meningkatkan kapasitas tenaga kesehatan. Dengan mengatasi hambatan-hambatan tersebut dan mengimplementasikan strategi yang tepat, pengelolaan hipertensi dapat menjadi lebih terintegrasi dan efektif, sehingga berdampak positif pada peningkatan kesehatan masyarakat secara keseluruhan.
 Kelompok kedua memaparkan kolaborasi puskesmas dengan klinik swasta. Kolaborasi antara sektor publik dan swasta menghadapi tantangan seperti komunikasi yang kurang efektif antara puskesmas dan klinik swasta akibat keterbatasan sumber daya, serta sulitnya akses pasokan obat bagi klinik swasta.
Kelompok kedua memaparkan kolaborasi puskesmas dengan klinik swasta. Kolaborasi antara sektor publik dan swasta menghadapi tantangan seperti komunikasi yang kurang efektif antara puskesmas dan klinik swasta akibat keterbatasan sumber daya, serta sulitnya akses pasokan obat bagi klinik swasta.
Upaya peningkatan kerja sama dilakukan melalui platform digital SATUSEHAT untuk pertukaran data, pertemuan rutin untuk memperkuat kolaborasi, dan pengadaan farmasi terintegrasi guna meningkatkan akses layanan dan efisiensi biaya. Meskipun koordinasi masih menjadi tantangan, teknologi digital menawarkan solusi potensial untuk mengatasinya.
 Kelompok ketiga memaparkan keterlibatan sektor swasta dalam promosi kesehatan untuk memperkuat layanan kesehatan primer di Indonesia. Di Indonesia, puskesmas melayani sekitar 30.000-50.000 penduduk dan bertanggung jawab atas pengelolaan program kesehatan seperti imunisasi, gizi, dan sanitasi.
Kelompok ketiga memaparkan keterlibatan sektor swasta dalam promosi kesehatan untuk memperkuat layanan kesehatan primer di Indonesia. Di Indonesia, puskesmas melayani sekitar 30.000-50.000 penduduk dan bertanggung jawab atas pengelolaan program kesehatan seperti imunisasi, gizi, dan sanitasi.
Beberapa tantangan dalam sistem kesehatan primer di Indonesia meliputi meningkatnya beban penyakit tidak menular dan masalah kesehatan mental pada generasi muda, kurangnya sumber daya di fasilitas kesehatan primer, ketidaksesuaian model layanan kesehatan primer dengan kebutuhan masyarakat, dan kurangnya upaya promotif dan preventif di sektor swasta. Oleh karena itu, diperlukan redistribusi keanggotaan asuransi kesehatan untuk mengurangi beban puskesmas dan mengintegrasikan layanan primer dengan rumah sakit dalam hal promotif, preventif, dan rehabilitatif.
Kelompok keempat memaparkan terkait keterlibatan sektor swasta dalam pelayanan KIA. Saat ini, banyak praktik bidan mandiri yang memiliki alat USG, meskipun tidak memiliki kewenangan penuh untuk mengoperasikannya. Hal ini menimbulkan dilema dalam pelayanan kesehatan, khususnya bagi pasien JKN. Sistem klaim ANC di puskesmas yang mengharuskan kunjungan lengkap (1-6 kali) menciptakan celah bagi kerja sama yang lebih baik antara pemerintah dan bidan mandiri.
Pemerintah, dalam hal ini dinas kesehatan, dapat mengajak kerja sama bidan mandiri untuk memberikan pelayanan USG sebagai bagian dari paket ANC yang lengkap. Dengan demikian, bidan mandiri dapat berperan aktif dalam memastikan setiap ibu hamil mendapatkan pelayanan yang komprehensif. Sebagai imbalan, pemerintah dapat memberikan pembagian klaim dari BPJS Kesehatan kepada bidan mandiri. Mekanisme pembagian persentase dan bentuk kerja sama yang lebih rinci dapat diatur oleh dinas kesehatan setempat, bahkan melibatkan Bupati/Walikota untuk mengeluarkan Surat Keputusan sebagai payung hukum yang kuat. Kerja sama ini diharapkan dapat meningkatkan akses dan kualitas pelayanan kesehatan ibu hamil, sekaligus memberikan manfaat finansial bagi bidan mandiri.
 Pemaparan dilanjutkan dengan kelompok selanjutnya yaitu China. Sistem kesehatan di Shanghai dan Hong Kong memiliki perbedaan yang signifikan. Shanghai mengadopsi sistem tiga tingkat, dimana layanan kesehatan primer diberikan oleh pusat kesehatan masyarakat, layanan sekunder oleh rumah sakit tingkat kabupaten, dan layanan tersier oleh rumah sakit besar di perkotaan.
Pemaparan dilanjutkan dengan kelompok selanjutnya yaitu China. Sistem kesehatan di Shanghai dan Hong Kong memiliki perbedaan yang signifikan. Shanghai mengadopsi sistem tiga tingkat, dimana layanan kesehatan primer diberikan oleh pusat kesehatan masyarakat, layanan sekunder oleh rumah sakit tingkat kabupaten, dan layanan tersier oleh rumah sakit besar di perkotaan.
Di sisi lain, Hong Kong memiliki sistem yang lebih terintegrasi dengan layanan primer, sekunder, dan tersier. Dalam hal penyedia layanan, baik Shanghai maupun Hong Kong memiliki fasilitas kesehatan publik dan swasta. Namun, di Shanghai, rumah sakit publik masih mendominasi, sedangkan di Hong Kong, sektor swasta memiliki peran yang lebih besar, terutama dalam menyediakan layanan khusus. Keduanya juga memiliki inisiatif kemitraan publik-swasta (public private partnership/ PPP) untuk meningkatkan akses layanan kesehatan.
Tantangan sistem kesehatan yang dihadapi di Shanghai seperti ketidakseimbangan distribusi sumber daya kesehatan, kapasitas layanan primer yang tidak memadai, kurangnya insentif untuk institusi primer, dan kurangnya integrasi informasi medis. Sedangkan di Hong Kong, tantangannya meliputi beban permintaan yang tinggi pada layanan kesehatan publik, keterbatasan sumber daya, dan kurangnya kepercayaan pasien terhadap layanan primer. Keduanya juga menghadapi tantangan dalam hal kualitas layanan, akuntabilitas, dan integrasi berbagai komponen sistem kesehatan. Mengatasi tantangan-tantangan ini merupakan kunci untuk membangun sistem kesehatan terpadu yang efektif dan efisien di kedua kota tersebut.
Reporter:
Monita Destiwi, Ester Febe dan Laksono Trisnantoro (PKMK UGM)
Link Terkait
![]()



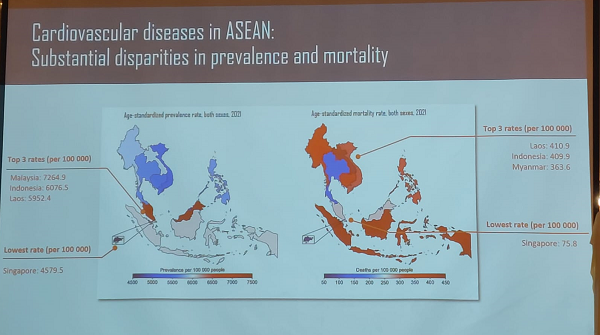
 Dunia menghadapi beban ganda malnutrisi, yang mencakup kekurangan gizi (stunting) dan kelebihan gizi (obesitas) di samping penyakit tidak menular (PTM) terkait. Meskipun terjadi kemajuan dalam mengurangi angka stunting sebesar 44% secara global antara 1990 dan 2022, tantangan tetap ada bagi lebih dari 71 juta anak di seluruh Asia Selatan dan Asia Timur Pasifik. Demikian pula, obesitas dan PTM meningkat tajam, didorong oleh transisi dalam sistem pangan dan perilaku diet, menambah beban perawatan kesehatan dan ekonomi.
Dunia menghadapi beban ganda malnutrisi, yang mencakup kekurangan gizi (stunting) dan kelebihan gizi (obesitas) di samping penyakit tidak menular (PTM) terkait. Meskipun terjadi kemajuan dalam mengurangi angka stunting sebesar 44% secara global antara 1990 dan 2022, tantangan tetap ada bagi lebih dari 71 juta anak di seluruh Asia Selatan dan Asia Timur Pasifik. Demikian pula, obesitas dan PTM meningkat tajam, didorong oleh transisi dalam sistem pangan dan perilaku diet, menambah beban perawatan kesehatan dan ekonomi.

 Penggunaan teknologi inovatif dalam intervensi klinis dan kesehatan masyarakat semakin populer dalam beberapa tahun terakhir, didorong oleh pesatnya perkembangan sektor teknologi. Teknologi ini telah terbukti tidak hanya menyelamatkan nyawa tetapi juga hemat biaya di berbagai bidang penyakit, terutama dalam pencegahan, diagnosis, pengobatan, dan pemantauan PTM.
Penggunaan teknologi inovatif dalam intervensi klinis dan kesehatan masyarakat semakin populer dalam beberapa tahun terakhir, didorong oleh pesatnya perkembangan sektor teknologi. Teknologi ini telah terbukti tidak hanya menyelamatkan nyawa tetapi juga hemat biaya di berbagai bidang penyakit, terutama dalam pencegahan, diagnosis, pengobatan, dan pemantauan PTM. Kemajuan pesat teknologi kesehatan digital, termasuk kecerdasan buatan (AI), telemedicine, kesehatan seluler, dan analitik data, mengubah layanan kesehatan di seluruh dunia. Teknologi ini memiliki potensi besar untuk meningkatkan efisiensi, kualitas, dan akses ke perawatan, terutama dalam pengaturan sumber daya yang terbatas. Transformasi ini memerlukan evolusi yang sesuai dalam keterampilan dan kompetensi yang dibutuhkan dari seluruh tenaga kesehatan, dari spesialis di pusat kota hingga petugas kesehatan masyarakat (community health worker/ CHW/ kader) di daerah terpencil.
Kemajuan pesat teknologi kesehatan digital, termasuk kecerdasan buatan (AI), telemedicine, kesehatan seluler, dan analitik data, mengubah layanan kesehatan di seluruh dunia. Teknologi ini memiliki potensi besar untuk meningkatkan efisiensi, kualitas, dan akses ke perawatan, terutama dalam pengaturan sumber daya yang terbatas. Transformasi ini memerlukan evolusi yang sesuai dalam keterampilan dan kompetensi yang dibutuhkan dari seluruh tenaga kesehatan, dari spesialis di pusat kota hingga petugas kesehatan masyarakat (community health worker/ CHW/ kader) di daerah terpencil. Teknologi digital dapat mengubah sifat proses bisnis dan interaksi antar aktor. Teknologi menawarkan potensi efisiensi untuk merampingkan proses dan mengurangi kemungkinan penipuan/ fraud, meningkatkan pengumpulan pendapatan melalui aplikasi dompet seluler, misalnya, dan berpotensi meningkatkan kesetaraan dengan memperluas akses ke perawatan melalui telehealth, misalnya, jika ditanggung oleh skema asuransi publik. Pembelian strategis dapat memanfaatkan penilaian teknologi kesehatan (Health Technology Assesment/ HTA) dan ketersediaan data dapat memungkinkan keputusan berdasarkan bukti. Pada tingkat individu, teknologi digital untuk kesehatan memungkinkan rumah tangga untuk mengelola uang mereka dengan lebih baik menggunakan teknologi. Namun, ada juga risiko seperti potensi meningkatnya ketidaksetaraan, kebutuhan investasi awal yang besar, dan potensi fragmentasi. Keamanan data dan interoperabilitas sistem adalah perhatian utama dalam penerapan teknologi digital. Tantangan-tantangan ini membutuhkan solusi inovatif yang dapat membuka jalan bagi penggunaan teknologi kesehatan digital untuk pembiayaan kesehatan dan memastikan bahwa pembiayaan untuk kesehatan dapat berkelanjutan, memadai, adil, dan efisien.
Teknologi digital dapat mengubah sifat proses bisnis dan interaksi antar aktor. Teknologi menawarkan potensi efisiensi untuk merampingkan proses dan mengurangi kemungkinan penipuan/ fraud, meningkatkan pengumpulan pendapatan melalui aplikasi dompet seluler, misalnya, dan berpotensi meningkatkan kesetaraan dengan memperluas akses ke perawatan melalui telehealth, misalnya, jika ditanggung oleh skema asuransi publik. Pembelian strategis dapat memanfaatkan penilaian teknologi kesehatan (Health Technology Assesment/ HTA) dan ketersediaan data dapat memungkinkan keputusan berdasarkan bukti. Pada tingkat individu, teknologi digital untuk kesehatan memungkinkan rumah tangga untuk mengelola uang mereka dengan lebih baik menggunakan teknologi. Namun, ada juga risiko seperti potensi meningkatnya ketidaksetaraan, kebutuhan investasi awal yang besar, dan potensi fragmentasi. Keamanan data dan interoperabilitas sistem adalah perhatian utama dalam penerapan teknologi digital. Tantangan-tantangan ini membutuhkan solusi inovatif yang dapat membuka jalan bagi penggunaan teknologi kesehatan digital untuk pembiayaan kesehatan dan memastikan bahwa pembiayaan untuk kesehatan dapat berkelanjutan, memadai, adil, dan efisien. Pada hari keempat kursus kebijakan yang berlangsung pada 26 November 2024, Shita Dewi, selaku Peneliti dari Pusat Kebijakan dan Manajemen Kesehatan, Fakultas Kedokteran, Kesehatan Masyarakat dan Keperawatan Universitas Gadjah Mada, membuka sesi dengan memberikan ulasan dari pertemuan sebelumnya. Shita mengajak para peserta untuk berdiskusi lebih lanjut tentang topik yang telah dibahas sebelumnya dan menyoroti poin-poin penting yang disampaikan para narasumber.
Pada hari keempat kursus kebijakan yang berlangsung pada 26 November 2024, Shita Dewi, selaku Peneliti dari Pusat Kebijakan dan Manajemen Kesehatan, Fakultas Kedokteran, Kesehatan Masyarakat dan Keperawatan Universitas Gadjah Mada, membuka sesi dengan memberikan ulasan dari pertemuan sebelumnya. Shita mengajak para peserta untuk berdiskusi lebih lanjut tentang topik yang telah dibahas sebelumnya dan menyoroti poin-poin penting yang disampaikan para narasumber. Pembicara selanjutnya adalah Prof. Laksono Trisnantoro, Direktur ANHSS dan Profesor Kebijakan serta Manajemen Kesehatan dari Departemen Kebijakan dan Manajemen Kesehatan, Fakultas Kedokteran, Kesehatan Masyarakat, dan Keperawatan, Universitas Gadjah Mada, Indonesia yang menyampaikan sistem kontrak dalam pelayanan primer. Kerja sama antara sektor publik dan swasta dalam layanan kesehatan menjadi strategi penting untuk memperluas akses dan meningkatkan mutu pelayanan kesehatan.
Pembicara selanjutnya adalah Prof. Laksono Trisnantoro, Direktur ANHSS dan Profesor Kebijakan serta Manajemen Kesehatan dari Departemen Kebijakan dan Manajemen Kesehatan, Fakultas Kedokteran, Kesehatan Masyarakat, dan Keperawatan, Universitas Gadjah Mada, Indonesia yang menyampaikan sistem kontrak dalam pelayanan primer. Kerja sama antara sektor publik dan swasta dalam layanan kesehatan menjadi strategi penting untuk memperluas akses dan meningkatkan mutu pelayanan kesehatan. Selanjutnya, pemateri kedua yaitu Research Assistant Professor Kailu Wang dari The Chinese University, Hong Kong yang menyampaikan sistem kontrak dalam pelayanan primer di Hong Kong. Sistem kesehatan Hong Kong merupakan kombinasi sektor publik dan swasta yang berfungsi saling melengkapi. Layanan publik, yang diawasi oleh Biro Kesehatan dan Otoritas Rumah Sakit, menyediakan perawatan primer seperti klinik rawat jalan, klinik spesialis, dan pusat kesehatan ibu serta anak, terutama untuk kelompok rentan seperti lansia, masyarakat berpenghasilan rendah, dan pasien dengan penyakit kronis.
Selanjutnya, pemateri kedua yaitu Research Assistant Professor Kailu Wang dari The Chinese University, Hong Kong yang menyampaikan sistem kontrak dalam pelayanan primer di Hong Kong. Sistem kesehatan Hong Kong merupakan kombinasi sektor publik dan swasta yang berfungsi saling melengkapi. Layanan publik, yang diawasi oleh Biro Kesehatan dan Otoritas Rumah Sakit, menyediakan perawatan primer seperti klinik rawat jalan, klinik spesialis, dan pusat kesehatan ibu serta anak, terutama untuk kelompok rentan seperti lansia, masyarakat berpenghasilan rendah, dan pasien dengan penyakit kronis. Pemateri selanjutnya adalah Professor Eng-Kiong Yeoh yang memaparkan terkait implementasi, monitoring dan evaluasi di Hong Kong. Program “Voucher Pelayanan Kesehatan Lansia” pertama kali diperkenalkan pada 1 Januari 2009 dengan skema percontohan yang memberikan lima voucher senilai HK$50 setiap tahun kepada lansia berusia 70 tahun ke atas. Program ini bertujuan melengkapi layanan kesehatan publik dengan memberikan insentif finansial agar lansia dapat memilih layanan kesehatan swasta sesuai kebutuhan mereka, termasuk perawatan preventif.
Pemateri selanjutnya adalah Professor Eng-Kiong Yeoh yang memaparkan terkait implementasi, monitoring dan evaluasi di Hong Kong. Program “Voucher Pelayanan Kesehatan Lansia” pertama kali diperkenalkan pada 1 Januari 2009 dengan skema percontohan yang memberikan lima voucher senilai HK$50 setiap tahun kepada lansia berusia 70 tahun ke atas. Program ini bertujuan melengkapi layanan kesehatan publik dengan memberikan insentif finansial agar lansia dapat memilih layanan kesehatan swasta sesuai kebutuhan mereka, termasuk perawatan preventif. Setelah istirahat, kegiatan dilanjutkan dengan pemaparan hasil diskusi dari para peserta yang telah dibagi menjadi kelompok berdasarkan negara. Masing-masing kelompok menampilkan paparan mengenai tantangan dalam integrasi pelayanan kesehatan.
Setelah istirahat, kegiatan dilanjutkan dengan pemaparan hasil diskusi dari para peserta yang telah dibagi menjadi kelompok berdasarkan negara. Masing-masing kelompok menampilkan paparan mengenai tantangan dalam integrasi pelayanan kesehatan.  Kelompok ketiga adalah Indonesia. Indonesia terbagi menjadi 4 kelompok yang memaparkan topik yang berbeda-beda. Kelompok pertama memaparkan terkait hipertensi. Meskipun sektor swasta memiliki potensi besar dalam mendukung manajemen hipertensi, keterlibatannya dalam layanan kesehatan primer saat ini masih terbatas. Beberapa hambatan yang menghalangi kolaborasi yang efektif antara sektor publik dan swasta meliputi kurangnya strategi keterlibatan yang terstruktur, regulasi yang ketat, dan kendala finansial.
Kelompok ketiga adalah Indonesia. Indonesia terbagi menjadi 4 kelompok yang memaparkan topik yang berbeda-beda. Kelompok pertama memaparkan terkait hipertensi. Meskipun sektor swasta memiliki potensi besar dalam mendukung manajemen hipertensi, keterlibatannya dalam layanan kesehatan primer saat ini masih terbatas. Beberapa hambatan yang menghalangi kolaborasi yang efektif antara sektor publik dan swasta meliputi kurangnya strategi keterlibatan yang terstruktur, regulasi yang ketat, dan kendala finansial. Kelompok kedua memaparkan kolaborasi puskesmas dengan klinik swasta. Kolaborasi antara sektor publik dan swasta menghadapi tantangan seperti komunikasi yang kurang efektif antara puskesmas dan klinik swasta akibat keterbatasan sumber daya, serta sulitnya akses pasokan obat bagi klinik swasta.
Kelompok kedua memaparkan kolaborasi puskesmas dengan klinik swasta. Kolaborasi antara sektor publik dan swasta menghadapi tantangan seperti komunikasi yang kurang efektif antara puskesmas dan klinik swasta akibat keterbatasan sumber daya, serta sulitnya akses pasokan obat bagi klinik swasta. Kelompok ketiga memaparkan keterlibatan sektor swasta dalam promosi kesehatan untuk memperkuat layanan kesehatan primer di Indonesia. Di Indonesia, puskesmas melayani sekitar 30.000-50.000 penduduk dan bertanggung jawab atas pengelolaan program kesehatan seperti imunisasi, gizi, dan sanitasi.
Kelompok ketiga memaparkan keterlibatan sektor swasta dalam promosi kesehatan untuk memperkuat layanan kesehatan primer di Indonesia. Di Indonesia, puskesmas melayani sekitar 30.000-50.000 penduduk dan bertanggung jawab atas pengelolaan program kesehatan seperti imunisasi, gizi, dan sanitasi. Pemaparan dilanjutkan dengan kelompok selanjutnya yaitu China. Sistem kesehatan di Shanghai dan Hong Kong memiliki perbedaan yang signifikan. Shanghai mengadopsi sistem tiga tingkat, dimana layanan kesehatan primer diberikan oleh pusat kesehatan masyarakat, layanan sekunder oleh rumah sakit tingkat kabupaten, dan layanan tersier oleh rumah sakit besar di perkotaan.
Pemaparan dilanjutkan dengan kelompok selanjutnya yaitu China. Sistem kesehatan di Shanghai dan Hong Kong memiliki perbedaan yang signifikan. Shanghai mengadopsi sistem tiga tingkat, dimana layanan kesehatan primer diberikan oleh pusat kesehatan masyarakat, layanan sekunder oleh rumah sakit tingkat kabupaten, dan layanan tersier oleh rumah sakit besar di perkotaan. Pada hari ketiga kursus kebijakan (27/11/2024), para peserta berkesempatan untuk mengikuti kunjungan lapangan ke Siriraj H Solution. Namun, sebelum melakukan kunjungan, para peserta diajak untuk mengenal lebih dalam terkait Siriraj H Solution melalui pemaparan oleh dr. Pochamana Phisalprapa, PhD lulusan Chulalongkorn University, dan sekaligus salah satu Direktur di Siriraj Hospital.
Pada hari ketiga kursus kebijakan (27/11/2024), para peserta berkesempatan untuk mengikuti kunjungan lapangan ke Siriraj H Solution. Namun, sebelum melakukan kunjungan, para peserta diajak untuk mengenal lebih dalam terkait Siriraj H Solution melalui pemaparan oleh dr. Pochamana Phisalprapa, PhD lulusan Chulalongkorn University, dan sekaligus salah satu Direktur di Siriraj Hospital. Di RS Siriraj, dikembangkan sebuah unit khusus untuk kelompok kelas menengah ke atas yang merupakan Private Wing dari Siriraj Hospital. Private Wing RS Siriraj merupakan RS yang otonom. Private Wing ini RS Siriraj berupa ditujukan untuk mendapatkan dana bagi FK dan dapat memberi subsidi silang ke RS Siriraj yang menerima pasien universal health coverage (UHC) dan dibangun sekitar 15 tahun yang lalu. Dengan demikian, RS Siriraj melihat peluang pengembangan pasien non-UHC untuk menambah revenue-nya. Private Wing tidak menerima pasien-pasien UHC. Private Wing ini dirancang untuk memenuhi permintaan masyarakat Thailand yang mempunyai dana. Mempunyai pasar yang sama dengan RS-RS swasta seperti Burungrad Hospital.
Di RS Siriraj, dikembangkan sebuah unit khusus untuk kelompok kelas menengah ke atas yang merupakan Private Wing dari Siriraj Hospital. Private Wing RS Siriraj merupakan RS yang otonom. Private Wing ini RS Siriraj berupa ditujukan untuk mendapatkan dana bagi FK dan dapat memberi subsidi silang ke RS Siriraj yang menerima pasien universal health coverage (UHC) dan dibangun sekitar 15 tahun yang lalu. Dengan demikian, RS Siriraj melihat peluang pengembangan pasien non-UHC untuk menambah revenue-nya. Private Wing tidak menerima pasien-pasien UHC. Private Wing ini dirancang untuk memenuhi permintaan masyarakat Thailand yang mempunyai dana. Mempunyai pasar yang sama dengan RS-RS swasta seperti Burungrad Hospital.
 Untuk memperkuat ekosistem kesehatan yang lebih luas, Rumah Sakit Siriraj mengembangkan Siriraj H Solutions yang merupakan klinik milik RS di tempat terpisah.
Untuk memperkuat ekosistem kesehatan yang lebih luas, Rumah Sakit Siriraj mengembangkan Siriraj H Solutions yang merupakan klinik milik RS di tempat terpisah. Siriraj H Solutions menargetkan pelanggan dengan berbagai usia, baik yang ingin menjaga kesehatan secara preventif maupun mereka yang memiliki penyakit non-komunikabel (NCD). Pelayanan yang ditawarkan meliputi pemeriksaan inovatif, pengobatan preventif, keseimbangan pikiran dan tubuh, serta terapi revitalisasi dan anti-aging. Seluruh layanan ini didukung oleh tim dokter berpengalaman, teknologi medis inovatif, dan pendekatan yang berpusat pada pelanggan.
Siriraj H Solutions menargetkan pelanggan dengan berbagai usia, baik yang ingin menjaga kesehatan secara preventif maupun mereka yang memiliki penyakit non-komunikabel (NCD). Pelayanan yang ditawarkan meliputi pemeriksaan inovatif, pengobatan preventif, keseimbangan pikiran dan tubuh, serta terapi revitalisasi dan anti-aging. Seluruh layanan ini didukung oleh tim dokter berpengalaman, teknologi medis inovatif, dan pendekatan yang berpusat pada pelanggan.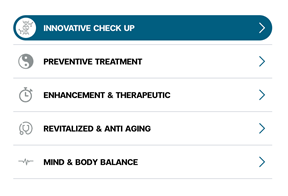 Konsep pelayanan ini bertujuan untuk mendeteksi penyakit lebih awal, melakukan intervensi proaktif, dan memberikan solusi perawatan yang cerdas. Secara sederhana, dapat dikatakan bahwa Siriraj H Solutions adalah perwujudan dari komitmen RS Siriraj untuk memberikan layanan kesehatan yang lebih lengkap dan sesuai dengan kebutuhan masyarakat modern, yaitu layanan yang tidak hanya fokus pada pengobatan, tetapi juga pada pencegahan dan peningkatan kualitas hidup
Konsep pelayanan ini bertujuan untuk mendeteksi penyakit lebih awal, melakukan intervensi proaktif, dan memberikan solusi perawatan yang cerdas. Secara sederhana, dapat dikatakan bahwa Siriraj H Solutions adalah perwujudan dari komitmen RS Siriraj untuk memberikan layanan kesehatan yang lebih lengkap dan sesuai dengan kebutuhan masyarakat modern, yaitu layanan yang tidak hanya fokus pada pengobatan, tetapi juga pada pencegahan dan peningkatan kualitas hidup Salah satu fokus utama Siriraj H Solutions pada kesehatan preventif dan keseimbangan hidup. Hal ini tercermin dalam berbagai fasilitas dan layanan yang tersedia.
Salah satu fokus utama Siriraj H Solutions pada kesehatan preventif dan keseimbangan hidup. Hal ini tercermin dalam berbagai fasilitas dan layanan yang tersedia.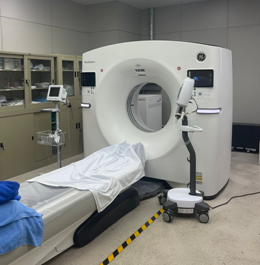 Walaupun berstatus sebuah klinik, Siriraj H Solutions menyediakan fasilitas diagnostik yang sangat bagus. Saat ini semakin banyak masyarakat Thailand yang mengunakan pendekatan proaktif dan teknologi modern untuk aktif dalam mengelola perjalanan kesehatan pribadi mereka menuju kesejahteraan. Rumah Sakit Siriraj telah membuat visi masa depan dimana kesehatan proaktif menjadi pusat perhatian. Rumah Sakit Siriraj menganut gagasan bahwa individu sebaiknya berdaya, yang dipersenjatai dengan pengetahuan dan alat-alat mutakhir. Menariknya di klinik ini tersedia berbagai peralatan diagnostik mutakhir seperti CT Scan 400 slice, X Ray, sampai ke Breast Cancer diagnostic facilities.
Walaupun berstatus sebuah klinik, Siriraj H Solutions menyediakan fasilitas diagnostik yang sangat bagus. Saat ini semakin banyak masyarakat Thailand yang mengunakan pendekatan proaktif dan teknologi modern untuk aktif dalam mengelola perjalanan kesehatan pribadi mereka menuju kesejahteraan. Rumah Sakit Siriraj telah membuat visi masa depan dimana kesehatan proaktif menjadi pusat perhatian. Rumah Sakit Siriraj menganut gagasan bahwa individu sebaiknya berdaya, yang dipersenjatai dengan pengetahuan dan alat-alat mutakhir. Menariknya di klinik ini tersedia berbagai peralatan diagnostik mutakhir seperti CT Scan 400 slice, X Ray, sampai ke Breast Cancer diagnostic facilities.